
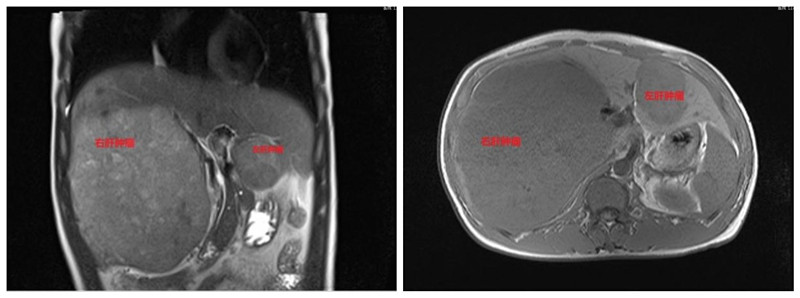
2024年10月13日,我院肿瘤科收到了患者家属送来的锦旗。事情追溯到2023年5月,一位30多岁的男性患者因发现肝占位入院,影像学显示“肝右叶见一大小约178mm×136mm×172mm肿物、肝左叶见一大小约66mm×47mm×69mm肿物”,AFP 12424.86 ng/ml,临床诊断原发性肝癌,因肿瘤巨大无法手术。患者家属非常悲观,找到科室副主任熊春主任医师说:“他才30多岁,上有老下有小的怎么办?一定要救救他”。
我院的肝癌MDT(多学科协作会诊)团队立即给患者制定了治疗方案:1.患者肿瘤巨大,残肝不足,不能立即行手术。2.先予患者行介入治疗后争取肿瘤缩小后争取行Ⅱ期切除,若无法切除再视情况必要时加放疗。3.介入治疗的同时联合药物治疗——免疫治疗+抗肿瘤血管生成药物治疗。
在科室主任沈永奇主任医师的带领下,肿瘤科团队对患者进行个体化的处置:先予HAIC术(经皮肝动脉置管持续灌注化疗术),待肿瘤缩小后再行TACE术(经皮肝动脉置管灌注化疗栓塞术),残余病灶予适形调强放疗。到2024年6月患者复查影像学显示肿瘤明显缩小,“右肝肿物最大径线约76mm×61mm、左肝肿物最大径线约21mm×16mm”,AFP 5.62 ng/ml。
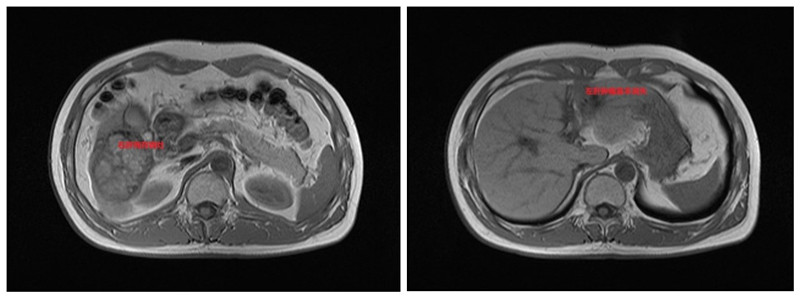
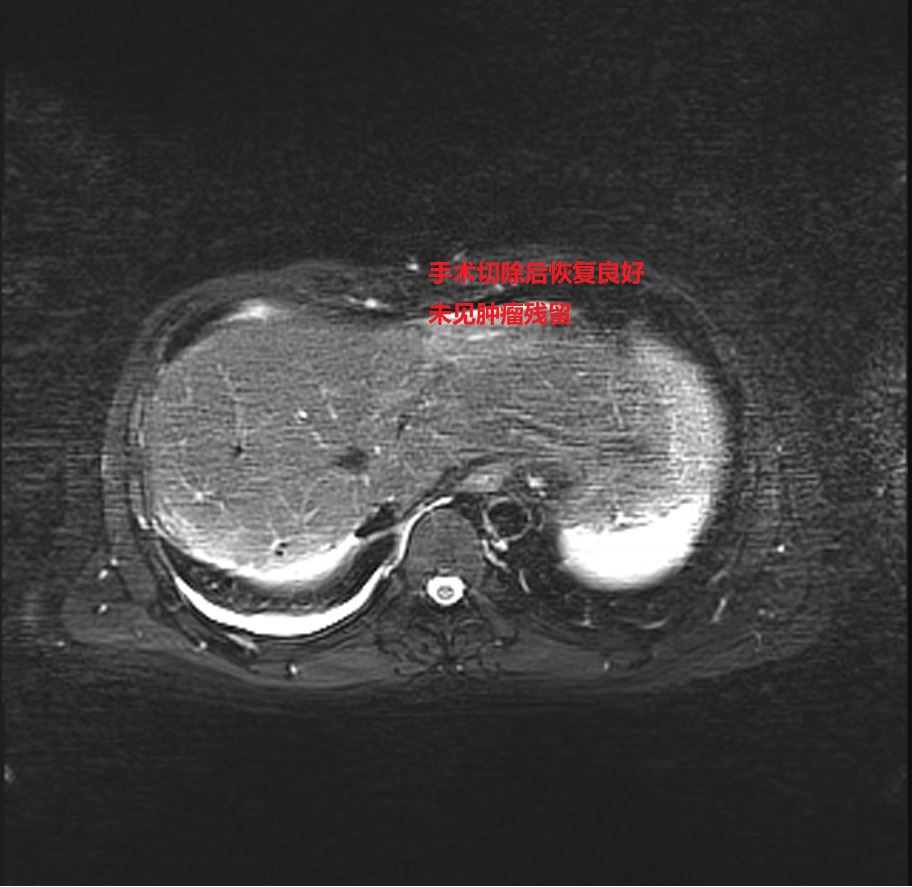
经我院再次肝癌MDT讨论,认为患者肝脏肿瘤降期成功,可以进行手术切除。2024年9月27日,肿瘤科团队为患者成功行了“肝癌根治性切除术”,手术顺利,肿瘤完整切除,患者获得新生。目前已康复出院。

科普小知识
肝癌是指发生于肝脏的恶性肿瘤,包括原发性肝癌和继发性肝癌。原发性肝癌中,肝细胞癌最为常见,多由肝细胞发生恶变形成。其发病与病毒性肝炎、肝硬化、黄曲霉毒素、酗酒等多种因素相关。患者早期症状不明显,随着病情进展,会出现肝区疼痛、乏力、消瘦、腹胀、黄疸等症状。原发性肝癌还有肝内胆管癌:源于肝内胆管上皮细胞,发病率较低。病因可能与胆管结石、原发性硬化性胆管炎等有关。患者常表现为右上腹隐痛、皮肤巩膜黄染、陶土样大便等。继发性肝癌,又称转移性肝癌,是由身体其他部位的恶性肿瘤转移至肝脏所致,如胃癌、结肠癌、肺癌等。其症状与原发性肝癌相似,但因原发肿瘤部位不同,还可能伴有相应的原发肿瘤症状。
肝癌若不治疗,会产生诸多严重后果。
1、肿瘤生长与扩散。肿瘤增大:肝癌细胞会不断增殖,致使肝脏肿瘤体积逐渐增大,压迫周围正常肝组织,影响肝脏的代谢、合成、解毒等功能。比如,胆红素代谢受影响,会引发黄疸,出现皮肤和巩膜黄染等症状。转移扩散:肝癌细胞还会通过血液、淋巴等途径转移至身体其他部位,如肺、骨、脑等,形成转移瘤,引发相应部位的症状,使病情更为复杂难治。
2、肝功能衰竭。随着肿瘤发展和正常肝组织受破坏,肝脏功能逐渐衰竭。肝脏无法正常合成白蛋白,会导致腹水、下肢水肿等;凝血因子合成不足,会使患者容易出血,如牙龈出血、鼻出血等。严重时,会引发肝性脑病,出现意识障碍、昏迷等,危及生命。
3、身体状况恶化。疼痛加剧:肝癌晚期,肿瘤侵犯肝脏包膜或周围组织,会引起严重的右上腹疼痛,且随着病情进展,疼痛会愈发剧烈,严重影响患者的生活质量。恶病质:患者会出现食欲减退、体重下降、乏力等症状,身体极度虚弱,抵抗力降低,易受各种感染,进而加速病情恶化。
介入手术治疗全称:肝动脉造影+经导管肝动脉栓塞术+置管术。手术过程:经右股动脉穿刺入路,经皮右股动脉穿刺成功后置入导管鞘,通过超滑导丝引入造影导管,置管于腹腔干、肝总动脉,查看造影提示。引入微导管超选至肝左叶病灶近端供血血管,取罂粟乙碘油充分乳化后在透视下对肿瘤进行灌注栓塞,见混合乳剂均匀分布于肝左叶病灶内,再造影显示罂粟乙碘油充分沉积于肝左叶瘤体内。右肝病灶见明确肝动脉-门静脉分流,调整导管至肝右动脉满意位置。
这是一种综合的介入性诊疗方法,在肝癌等肝脏疾病的治疗中发挥着重要作用。通过肝动脉造影,可以清晰地显示肝脏的血管形态、分布以及肿瘤的供血动脉等情况,从而准确地判断肿瘤的位置、大小、数目及侵犯范围,为后续的治疗方案制定提供重要依据。经导管肝动脉栓塞术:将栓塞剂注入肿瘤的供血动脉,阻断肿瘤的血液供应,使肿瘤细胞因缺血缺氧而死亡,从而达到控制肿瘤生长、缩小肿瘤体积的目的,有效缓解病情。置管术:通过置管,可以进行局部化疗药物的灌注,使高浓度的化疗药物直接作用于肿瘤组织,提高药物的治疗效果,同时减少化疗药物在全身其他部位的分布,降低了化疗的副作用。此外,置管还可用于术后的持续药物灌注或引流等,进一步巩固治疗效果或缓解相关症状。
图文提供/肿瘤科 熊春、乐文俊、覃开鑫

